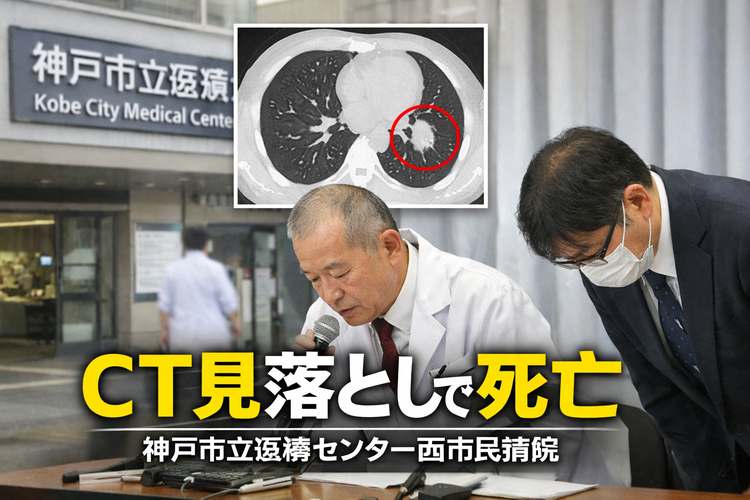
神戸市立医療センター西市民病院で、外傷診断のために撮影したCT画像から肺の腫瘤影を見落とし、その後に70代女性が肺腺がんで死亡していたことが明らかになった。単発の医療ミスとして片づけにくいのは、放射線科医だけでなく診療科側の確認体制も問われているからである。
見落としと女性死亡の経緯
4月3日、神戸市立医療センター西市民病院が記者会見を開き、CT画像の腫瘤影見落としと患者死亡の経緯を公表した。
女性は2024年5月、外傷の診断目的で整形外科を受診し、CT画像を撮影。
その際、頸椎骨折が確認されて別の病院で手術を受けたが、同じ画像に写っていた腫瘤の影は見落とされたという。
その後、2025年10月に胸水が大量に確認される症状で再び受診し、肺腺がんと診断された。
診断時には手術が難しい状態で、化学療法も継続困難となり、同年12月に死亡した。
見落としは二重に発生した
今回の問題は、単に「放射線科医が気づかなかった」という一点にとどまらない。
神戸新聞によると、画像には肺がんを疑う影が写っていたが、放射線科医は気づかず、整形外科医も確認しなかった。
つまり、読影の専門医と診療科側の双方で異常所見が拾われなかったことになる。
病院側が会見で「すぐに治療に臨めば延命できた」と謝罪した点も、この見落としが予後に影響したとの認識の重さを示している。
問われるのは個人のミスではなく体制
医療現場では、外傷の診断を目的とした画像から別の重い疾患が偶然見つかることは珍しくない。
そのため、本来は「依頼目的以外の重大所見をどう拾うか」という体制設計が重要になる。
今回は、目的外所見の拾い上げと共有、さらに診療科との連携が十分だったのかが焦点になる。
神戸市立医療センター西市民病院は、読影医と各診療科医師によるダブルチェックの徹底や、AI読影支援ソフトの活用強化を打ち出した。
当然、「なぜそれが先に機能していなかったのか」は問われる。
AI活用だけで再発防止になるのか
再発防止策としてAI読影支援の強化が示されたことは、今後の医療現場では象徴的である。
ただし、AIは万能ではなく、最終判断を担うのは人である以上、導入だけで信頼が回復するわけではない。
重要なのは、AIを補助線として使いながら、見落としが起きた時に診療科をまたいで異常所見を共有できる運用をどう作るかである。
医療事故はしばしば個人の注意不足に回収されがちだが、今回の件は読影、共有、確認の各段階にまたがる構造的な弱さを浮かび上がらせた。
今後の焦点
今後の焦点は、病院側が遺族への説明と謝罪をどう継続するかに加え、再発防止策をどこまで具体的な運用へ落とし込めるかにある。
この事案は、ひとつの病院だけの問題ではない。
高齢化が進み、画像診断への依存が高まる医療現場全体にとって、目的外所見をどう拾い、誰が最終責任を持つのかという重い課題を改めて突きつけた。